qu’est ce qu’une cpts ?
Une Communauté Professionnelle Territoriale de Santé est un regroupement de professionnels de santé et d’acteurs du soin qui souhaitent mieux travailler ensemble sur un territoire donné...
- Une initiative des professionnels du territoire
La CPTS est avant tout une démarche volontaire.
Elle est créée à l’initiative des professionnels de santé de ville, qui souhaitent répondre ensemble aux besoins spécifiques de leur population.
Dans le cas de notre CPTS, l’adhésion est libre : chacun peut choisir de s’impliquer selon ses envies et ses disponibilités.
- Qui peut participer ?
Une CPTS rassemble une grande diversité d’acteurs :
- professionnels de santé de ville (médecins, infirmiers, pharmaciens, kinés, sages-femmes…)
- structures de soins (centres de santé, hôpitaux, HAD…)
- établissements médico-sociaux (EHPAD, SSIAD…)
- acteurs du social et de la prévention
- associations et représentants des usagers
L’idée est de créer du lien entre tous les acteurs de soins qui interviennent autour du patient.
- À quoi sert concrètement une CPTS ?
Une CPTS permet de :
- faciliter l’accès à un médecin traitant
- améliorer la prise en charge des patients sans solution de soins
- mieux organiser les parcours entre professionnels
- développer des actions de prévention
- améliorer la réponse aux situations complexes
- favoriser les échanges entre professionnels du territoire
Une CPTS permet de mieux se connaître pour mieux travailler ensemble.
- Un projet construit pour le territoire
Chaque CPTS construit un projet de santé, à partir d’un diagnostic territorial qui permet de déterminer les besoins locaux.
Ce projet est ensuite validé par l’ARS et sert de feuille de route pour les actions menées.
- Un cadre national… au service du local
Les CPTS ont été créées par la loi de santé de 2016, puis renforcées par la stratégie “Ma Santé 2022”.
Elles bénéficient aujourd’hui de moyens dédiés, notamment via l’Assurance Maladie, pour soutenir les actions mises en place sur le territoire.
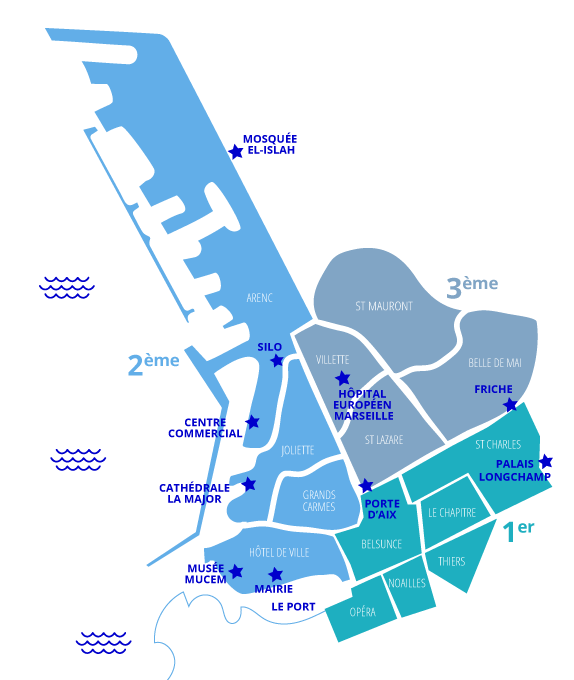
La CPTS des 1er, 2e et 3e arrondissements
Ce territoire se caractérise par : la diversité et la densité de sa population, les situations de précarité, les difficultés d’accès aux soins les conditions de vie des habitants (logements, transport, pollution atmosphérique) et les conséquences sur leur santé...
Le 1er arrondissement, situé dans l’hyper-centre de la ville, à l’est du Vieux-Port, il est traversé d’ouest en est par la Canebière et est divisé en six quartiers : Belsunce, Le Chapitre, Noailles, Opéra, Saint-Charles et Thiers ainsi qu’une partie du quartier de La Plaine.
Le 2ème arrondissement, situé au nord du Vieux Port, est divisé en quatre quartiers : Arenc, les Grands Carmes, l’Hôtel de ville et la Joliette.
Le 3ème arrondissement est lui, constitué des quartiers Belle de Mai, Saint-Lazare, Saint-Mauront et La Villette.
Ce territoire englobe 3 quartiers prioritaires de la ville de Marseille (QPV).
Nous enregistrons une pollution de l’air caractérisée par l’exposition aux particules fines et à l’ozone. Les particules fines sont identifiées comme responsables d’affections respiratoires et d’une augmentation des morbidités cardiovasculaires. Elles ont également une incidence sur la mortalité à long terme en raison de leurs effets mutagènes et cancérigènes.
Nos missions, en bref
La CPTS est organisée en groupes de travail dédiés à des missions spécifiques liées aux besoins analysés sur notre territoire.
Mission 1 : Améliorer l’accès aux soins
Faciliter l’accès à un médecin traitant : recensement des médecins traitants du territoire en capacité de prendre des nouveaux patients.
Définir les modalités pratiques pour recenser et catégoriser les patients en recherche active de MT ou signalés comme tel.
Mise en place d’une procédure spécifique « MT HELP » permettant la prise en charge des demandes d’accès au MT (points d’entrée, orientation, traitement, ressources nécessaires…).
Mission 2 : Améliorer la prise en charge des soins non programmés en ville (SNP)
Etat des lieux des ressources disponibles en SNP précisant leur fonctionnement (types de structures, organisation, praticiens, horaires d’accueil…)
Mise en place d’une procédure de prise en charge des demandes de SNP: modalités de détection, points d’entrées des demandes, délais de traitement, modes de traitement et d’orientation, délai de traitement.
Déploiement d’un protocole de coopération SNP sur le territoire.
Mission 3 : Améliorer et réorganiser les parcours pour les patients BPCO à partir de 40 ans
La mission vise à optimiser la prise en charge des patients atteints de BPCO (Broncho-Pneumopathie Chronique Obstructive) dès l’âge de 40 ans.
Elle consiste à renforcer le dépistage précoce, notamment chez les fumeurs ou anciens fumeurs.
L’objectif est de structurer un parcours coordonné entre médecins généralistes, pneumologues et professionnels paramédicaux.
Elle prévoit également un meilleur accès à l’éducation thérapeutique et à la réhabilitation respiratoire.
Enfin, cette réorganisation cherche à réduire les exacerbations et améliorer la qualité de vie des patients.
Mission 4 : Améliorer et réorganiser les parcours pour les patients diabétiques de type 2
Création d’outils adaptés au territoire pour faciliter la prise en charge des patients et fluidifier le parcours patient BPCO et DT2 (annuaire, organigramme…)
Mission 5 : Développer des actions territoriales de prévention des cancers féminins
Développer des actions territoriales de prévention des cancers féminins au sein d’une CPTS vise à améliorer l’accès au dépistage organisé du cancer du sein, du col de l’utérus et du côlon chez les femmes. La coordination entre médecins, sages-femmes, infirmiers, pharmaciens et acteurs associatifs permet d’identifier les publics éloignés du soin et de lever les freins (sociaux, culturels, géographiques). Des campagnes locales d’information, des ateliers de sensibilisation et des journées de dépistage peuvent être mises en place sur le territoire. Enfin, le suivi des indicateurs de participation et l’évaluation des actions garantissent une amélioration continue et adaptée aux besoins de la population.
Mission 6 : Développer des actions territoriales de prévention des pathologies liées à la précarité aux logements indignes
Développer des actions territoriales de prévention des pathologies liées à la précarité et aux logements indignes permet de réduire les inégalités de santé.
Cela passe par le repérage précoce des situations à risque (insalubrité, humidité, sur-occupation) en lien avec les professionnels de santé, les travailleurs sociaux et les collectivités locales.
Des actions de sensibilisation, de dépistage (asthme, saturnisme, troubles psychiques) et d’accompagnement vers les dispositifs d’aide au logement doivent être structurées à l’échelle des quartiers.
Enfin, une coordination renforcée avec les acteurs médico-sociaux et institutionnels favorise une prise en charge globale et durable des populations vulnérables.
Mission 7 : Attractivité du Territoire : Soutenir les Professionnels de Santé et Attirer les Nouveaux Talents
Pour accompagner les professionnels de santé dans leur pratique et de rendre le territoire attractif pour de futurs praticiens, la CPTS met en place plusieurs actions clés :
Création d’un espace d’échange : Un site internet dédié aux professionnels de santé pour favoriser la communication, le partage d’informations, et la coordination des soins. Cet outil permettra de centraliser des ressources utiles, d’encourager la formation continue via des webinaires et de renforcer le réseau des professionnels de santé.
Amélioration de la qualité des soins en facilitant l’accès à l’information et en encourageant les échanges entre professionnels
Visibilité et reconnaissance : La CPTS s’efforce d’accroître sa visibilité au sein de la communauté locale grâce à des actions promotionnelles, comme la création de supports informatifs et l’organisation de rencontres. Cela permet d’informer le grand public, les patients et les professionnels sur ses missions et services.
En résumé, la CPTS s’engage à créer un environnement collaboratif et dynamique qui soutient les professionnels de santé et améliore globalement les services sanitaires sur le territoire.
Mission 8 : Améliorer la pertinence et la qualité des soins sur le territoire de la CPTS
Promotion de la Pertinence des Soins : Améliorer la qualité et la sécurité des soins, tout en optimisant les dépenses de santé, comme par exemple les traitements inappropriés, et les risques de iatrogénie.
Sensibilisation et Formation : Informer et former les professionnels de santé sur les enjeux liés à la qualité des soins via divers formats (réunions, ateliers…).
Harmonisation des Pratiques : Encourager des pratiques standardisées pour garantir la continuité des soins et minimiser les risques.
Amélioration de la Prise en Charge : Promouvoir l’amélioration continue de la qualité des soins pour une meilleure prise en charge des patients.
Collaboration Interprofessionnelle : Renforcer les liens entre différents acteurs de la santé pour créer un réseau efficace et optimiser la qualité des soins.
Communication et Échanges : Favoriser le partage d’expériences et de bonnes pratiques pour instaurer une culture de sécurité.
Diffusion des Bonnes Pratiques : Partager des exemples de réussites pour encourager l’adoption de pratiques qualitatives et sécuritaires.
En parallèle, les professionnels de santé de la CPTS s’engagent dans diverses actions telles que :
- Organiser des réunions pour discuter des problématiques rencontrées et préparer un questionnaire pour recenser les thèmes à aborder.
- Mettre en place une formation sur le rattrapage vaccinal et les dernières recommandations de vaccination.
- Promouvoir le Bilan de Médication Partagé (BPM) à travers la création de supports et des rencontres entre pharmaciens et médecins.
- Assurer une veille documentaire et créer des supports pédagogiques.
- Établir un espace d’échange et une permanence d’accueil pour les professionnels de santé, ainsi qu’une ligne téléphonique dédiée.
- L’ensemble de ces actions vise à renforcer la collaboration et à améliorer la qualité des soins offerts aux patients.
Mission 9 : Contribuer à apporter une réponse en cas de crise sanitaire
Élaboration d’une procédure de référence en Gestion de Crise Sanitaire définissant les modalités de réponse aux 5 typologies de crises sanitaires exceptionnelles :
- prise en charge de blessés somatiques ou psychiques (attentats, incendies, explosions, émeutes…)
- prise en charge de malades (notamment personnes âgées): épidémie saisonnière, canicule, grand froid, pollution.
- prise en charge de patients atteints par un agent infectieux émergent ( coronavirus, fièvres hémorragiques virales…)
- prise en charge de patients atteints par un agent NRC (accidents ou attentats nucléaires, radiologiques ou chimiques…)
- altération de l’offre de soins (pénurie de médicaments, difficultés de circulation liées à la neige, inondations ou cyclone…).
Notre projet de santé 2023-2027
Notre équipe

Nicolas Pellegrin
Président - Médecin généraliste

Emile Boula
Viceprésidente - Médecin généraliste

Naouel Helloub
Codirectrice - Infirmière libérale

Laurence Maestraggi
Codirectrice - Infirmière libérale

Nawal Djermane
Secrétaire

Delphine Luya
Conseil d'administration - Infirmière libérale

Sophie Panuel
Conseil d'administration - Diététicienne

Maeva Jego
Conseil d'administration - Médecin généraliste

Christelle Verdu
Conseil d'administration - Infirmière libérale

Aude Palayret
Conseil d'administration - Infirmière libérale
notre conseil d’administration est composé de :
Maguy ABBAS-MOUSSA (IDEL)
Olivier COLLIGNON (sage-femme)
Narjesse HIMED (IDEL)
Jérémy KHOUANY (médecin)
Jean-Sébastien NIZOU (IDEL)
Sophie PANUEL (diététicienne)
Aurélie ELTVEDT (kinésithérapeute)
Émile Boula (médecin)
Lætitia GUITONNEAU (kinésithérapeute)
Maeva JEGO (médecin)
Delphine LUYA (IDEL)
Aude PALAYRET (IDEL)
Christophe PSAILA (kinésithérapeute)
Myriam BOUTESFIRA (IDEL)
Héloïse HERVY-GENET (orthophoniste)
Abdelaziz KHELIFA-MAHADJOUBI (IDEL)
Touta NEFTAOUI (IDEL)
François-Xavier PALLOT (pharmacien)
Christelle VERDU (infirmière libérale)
notre bureau est composé de :
Aline MARTINEZ
Michel PINI (médecin)
Laurent DALVERNY
Abdelaziz KHELIFA
Rettina SOUNDARAVELLOU
Aude PALAYRET (IDEL)
Christel VERDU
François Xavier PALLOT (pharmacien)
Emile BOULA
Sophie PANUEL
Delphine LUYA
Abdelaziz KHELIFA-MAHADJOUBI (IDEL)
Maeva JEGO
Marion GRAS